โรคหลอดเลือดหัวใจตีบไม่เพียงแต่เป็นโรคที่พบได้บ่อย แต่ยังส่งผลถึงคุณภาพชีวิต รวมถึงอาจทำให้เกิดอันตรายถึงชีวิต โรคนี้เกิดจากการอักเสบเรื้อรังของหลอดเลือด ส่งผลให้เกิดการสะสมของคราบไขมัน พังผืด และหินปูน ซึ่งทำให้พื้นที่ด้านในหลอดเลือดแคบลง นำไปสู่การขาดเลือดของกล้ามเนื้อหัวใจ หากเกิดขึ้นเฉียบพลันอาจทำให้หัวใจล้มเหลว ความดันโลหิตต่ำ หัวใจเต้นผิดจังหวะ หากเป็นไปอย่างเรื้อรังอาจนำไปสู่ภาวะหัวใจอ่อนกำลังได้ ถ้าไม่รีบรักษาให้ถูกวิธีและทันท่วงที จึงควรทำความเข้าใจโรคหลอดเลือดหัวใจตีบอย่างถูกต้อง
โรคหลอดเลือดหัวใจตีบคืออะไร
โรคหลอดเลือดหัวใจตีบเกิดจากการอักเสบเรื้อรังและการเสื่อมสภาพของหลอดเลือด โดยผนังหลอดเลือดชั้นในเปลี่ยนสภาพเป็นคราบไขมัน พังผืด (Atherosclerotic Plaque) ส่งผลให้ผนังหลอดเลือดด้านในหนาตัวขึ้นและนำไปสู่โรคกล้ามเนื้อหัวใจขาดเลือดได้
อาการกล้ามเนื้อหัวใจขาดเลือดเป็นอย่างไร
อาการกล้ามเนื้อหัวใจขาดเลือดแบ่งออกเป็น 2 กลุ่มอาการ ได้แก่
- การขาดเลือดแบบค่อยเป็นค่อยไปและเรื้อรัง (Chronic Coronary Syndrome / Stable Angina) เกิดจากหลอดเลือดค่อย ๆ ตีบ เลือดไปเลี้ยงกล้ามเนื้อหัวใจได้น้อยลง เกิดการขยายตัวของหลอดเลือดฝอยเพื่อลดแรงต้านทานในหลอดเลือด และเพิ่มหลอดเลือดจากบริเวณอื่นมาช่วย ในระยะที่ร่างกายปรับตัวได้ ผู้ป่วยอาจไม่มีอาการกล้ามเนื้อหัวใจขาดเลือดหรือมีอาการไม่มาก แต่เมื่อออกแรงมากหรือเจ็บป่วย กล้ามเนื้อหัวใจต้องการเลือดมากขึ้นเกินกว่าหลอดเลือดที่ตีบและกลไกการปรับตัวตอบสนองจะมีอาการ เช่น เจ็บหน้าอกขณะออกกำลังกาย ออกแรงมาก ยกของหนัก แต่หยุดพักแล้วดีขึ้น เมื่อโรคเป็นมากขึ้น อาการขาดเลือดจะเป็นง่ายขึ้น หนักขึ้น นานขึ้น ต้องพักนานขึ้นกว่าจะหาย รบกวนการทำกิจวัตรประจำวัน ผู้ป่วยที่กิจกรรมน้อยอาจเจ็บหน้าอกไม่ชัดเจนและเหนื่อยง่าย เนื่องจากแรงบีบตัวของหัวใจลดลงเพราะขาดเลือดไปเลี้ยงเรื้อรัง
- การขาดเลือดแบบเฉียบพลัน (Acute Coronary Syndrome / Heart Attack) เกิดจากการฉีกขาดของแผ่นคราบไขมันในผนังหลอดเลือด ตามมาด้วยการอุดตันจากลิ่มเลือด ทำให้รูหรือพื้นที่หน้าตัดของหลอดเลือดลดลงอย่างมากในเวลารวดเร็ว ส่งผลให้กล้ามเนื้อหัวใจขาดเลือดโดยขาดการปรับตัว ผู้ป่วยกลุ่มนี้จะมีอาการรุนแรง นอกจากเจ็บหน้าอกจะมีภาวะความดันโลหิตต่ำ น้ำท่วมปอด หัวใจเต้นผิดจังหวะ เนื่องจากกล้ามเนื้อหัวใจเสียการทำงานเป็นบริเวณกว้างอย่างรวดเร็ว
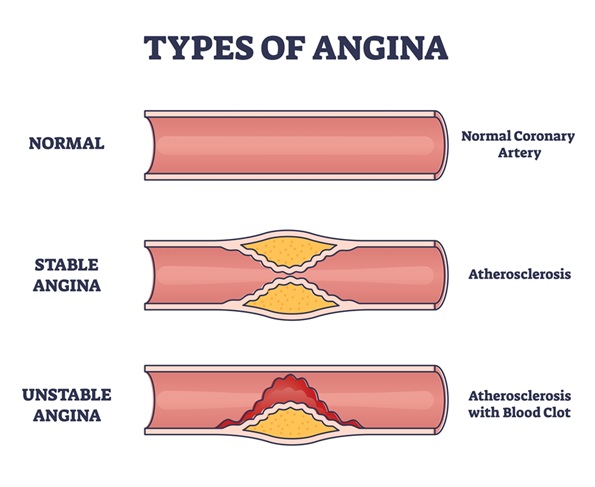
ภาพแสดงการเปรียบเทียบระหว่างการขาดเลือดแบบค่อยเป็นค่อยไป (stable angina) และการขาดเลือดแบบเฉียบพลัน (acute coronary syndrome)
ตรวจวินิจฉัยกล้ามเนื้อหัวใจขาดเลือดอย่างไร
แนวทางการตรวจวินิจฉัยและรักษาภาวะกล้ามเนื้อหัวใจขาดเลือดเฉียบพลันค่อนข้างชัดเจนและไม่ซับซ้อน ประกอบด้วยการตรวจคลื่นไฟฟ้าหัวใจ เจาะเลือด ฉีดสีสวนหัวใจ เอกซเรย์คอมพิวเตอร์ เนื่องจากเป็นภาวะฉุกเฉิน ในส่วนของการตรวจวินิจฉัยเพื่อประเมินผู้ป่วยที่มีภาวะกล้ามเนื้อหัวใจขาดเลือดเรื้อรังหรือคงที่จำเป็นต้องมีความสอดคล้องกันระหว่างอาการของผู้ป่วยและผลตรวจพบ อย่างแน่นหน้าอก เหนื่อย อาจมาจากสาเหตุอื่นที่ไม่ใช่หัวใจขาดเลือด เช่น เยื่อหุ้มหัวใจ หลอดเลือดแดงใหญ่ หรืออวัยวะอื่น เช่น ปอด กระเพาะอาหาร และในขณะเดียวกันการตรวจพบความผิดปกติทางหลอดเลือดหัวใจที่รุนแรงปานกลางหรือก้ำกึ่งอาจไม่ได้ทำให้ผู้ป่วยเกิดอาการและไม่จำเป็นต้องได้รับการขยายหลอดเลือด
ตรวจประเมินหลอดเลือดหัวใจชนิดไม่รุกรานคืออะไร
การตรวจประเมินหลอดเลือดหัวใจชนิดไม่รุกราน (Non Invasive) ได้รับความนิยมเพิ่มขึ้น ทั้งการทำ Stress Echocardiography, Stress Cardiac Magnetic Resonance Imaging (Stress MRI) และ Coronary Computed Tomographic Angiography (CCTA) ซึ่งสามารถคัดกรองผู้ป่วยที่มีผลการตรวจปกติหรือผิดปกติเพียงเล็กน้อยออกไป โดยไม่จำเป็นต้องไปถึง การฉีดสีสวนหัวใจ (Coronary Angiography: CAG) ซึ่งเป็นการตรวจชนิดรุกราน (Invasive) และมีภาวะแทรกซ้อนมากกว่า แต่ในกรณีที่ผลการตรวจผิดปกติชัดเจนมักจะนำไปสู่การฉีดสีสวนหัวใจ ซึ่งเป็นมาตรฐานในการวินิจฉัยโรคหลอดเลือดหัวใจ
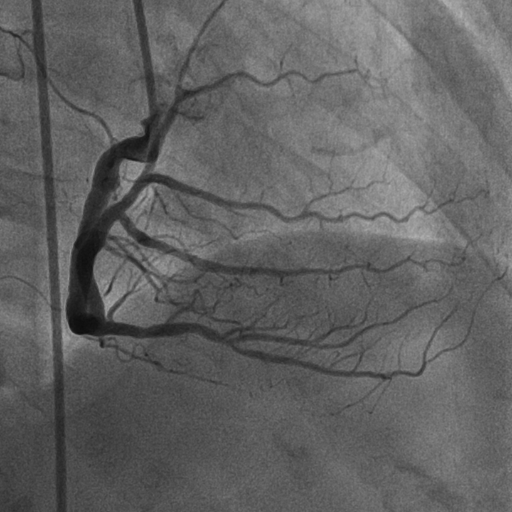
ภาพการฉีดสีสวนหัวใจ (Coronary Angiography : CAG)
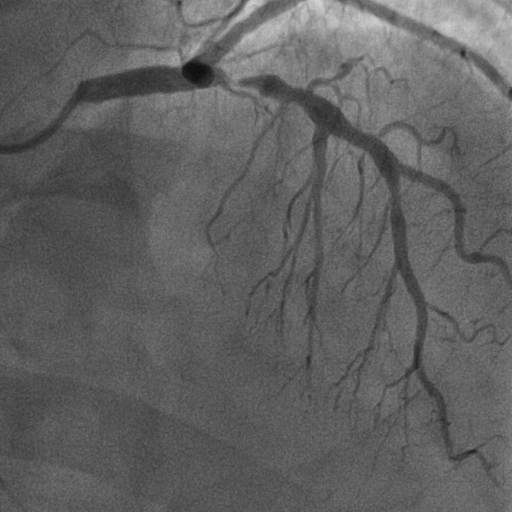
ภาพการฉีดสีสวนหัวใจ (Coronary Angiography : CAG)
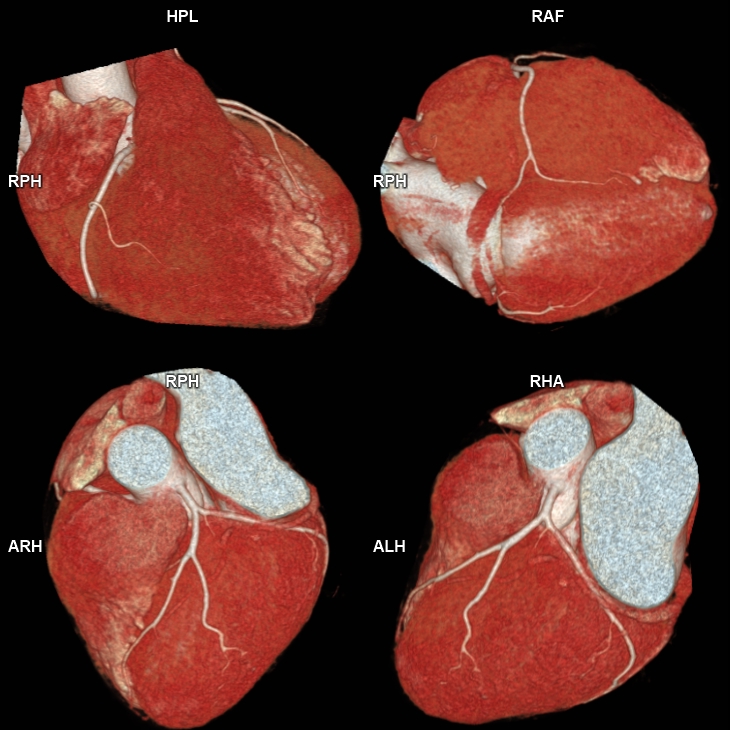
เอกซเรย์คอมพิวเตอร์ (Coronary Computed Tomographic Angiography : CCTA)
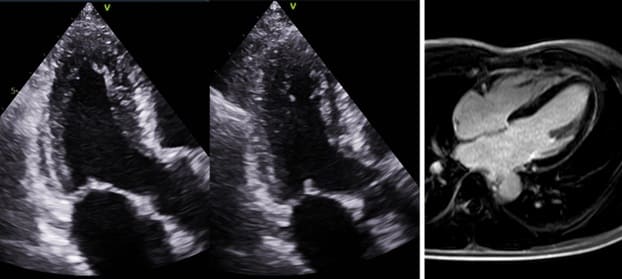
ภาพจากการตรวจ stress echocardiograpphy (ซ้าย) และ การตรวจคลื่นแม่เหล็กไฟฟ้า (cardiac magnetic resonance imaging : MRI) (ขวา)
หากผลการฉีดสีสวนหัวใจพบความผิดปกติชัดเจน (เช่น หลอดเลือดตีบแคบมากกว่า 75%) สอดคล้องกับผลตรวจชนิดไม่รุกรานก่อนหน้าจะมีข้อบ่งชี้ในการทำหัตถการขยายหลอดเลือดหัวใจ แต่ก็มีหลายครั้งที่ผลการฉีดสีสวนหัวใจให้ผลก้ำกึ่ง ในกรณีเช่นนี้การตรวจเพิ่มเติมโดยใส่อุปกรณ์เข้าไปในหลอดเลือดหัวใจจะช่วยให้ได้ข้อมูลที่ละเอียดขึ้น เพิ่มประสิทธิภาพการรักษา ซึ่งการตรวจดังกล่าว ได้แก่ ส่องกล้องเพื่อสร้างภาพภายในหลอดเลือดหัวใจ (Intravascular Imaging) โดยใช้คลื่นเสียง (Intravascular Ultrasound : IVUS) หรือ คลื่นแสง Near Infrared (Optical Coherence Tomography : OCT) และการศึกษาความดัน/อัตราการไหลของเลือด เหนือและใต้ต่อรอยตีบ (Functional Assessment) เช่น การวัด Functional Flow Reserve (FFR) หรือ Instantaneous wave-Free Ratio (iFR)
ส่องกล้องเพื่อสร้างภาพภายในหลอดเลือดหัวใจคืออะไร
แม้ว่าการฉีดสีสวนหัวใจจะเป็นมาตรฐานในการวินิจฉัยโรคหลอดเลือดหัวใจตีบ แต่ยังมีข้อจำกัดในการประเมิน เช่นบริเวณต้นขั้วของหลอดเลือด หลอดเลือดที่มีความคดเคี้ยวหรือซ้อนทับกัน แม้ว่าจะทำการถ่ายภาพในหลาย ๆ มุมแล้ว รวมถึงการฉีดสีเป็นการดูเงาร่างภายในหลอดเลือด ไม่สามารถบอกถึงพยาธิสภาพของผนังหลอดเลือดได้โดยตรง การส่องกล้องเพื่อสร้างภาพภายในหลอดเลือดหัวใจ (Intravascular imaging/IVUS/OCT) โดยใส่กล้องเข้าไปถ่ายภาพ 360 องศา ตลอดความยาวของหลอดเลือดจะช่วยให้ได้รายละเอียดที่ชัดเจน วัดพื้นที่หน้าตัดของหลอดเลือดส่วนที่ตีบแคบที่สุด (Minimal Lumen Area) รวมถึงเข้าใจพยาธิสภาพของหลอดเลือดบริเวณนั้น ซึ่งในบางกรณีอาจไม่จำเป็นต้องทำการขยายหลอดเลือด
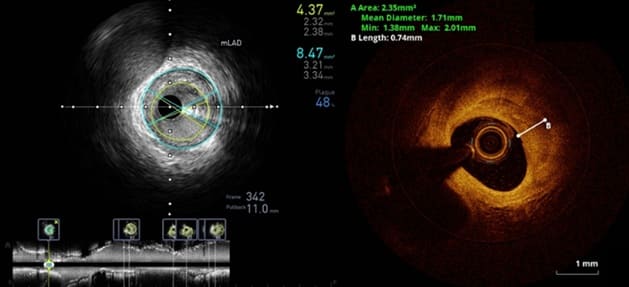
ภาพ Intravascular ultrasound : IVUS (ซ้าย) และ Optical coherence tomography : OCT (ขวา)
ความดันหรืออัตราการไหลของเลือดช่วยเพิ่มความมั่นใจในการขยายหลอดเลือดอย่างไร
ในการประเมินหัวใจขาดเลือดปัจจัยที่มีผลนอกจากความรุนแรงของการตีบแล้วตำแหน่งและความสำคัญของจุดที่ตีบนั้นยังเป็นประเด็นที่สำคัญในการตัดสินใจในการรักษาเช่นรอยโรคที่ตีบมากแต่เป็นแขนงเล็กหรือปลายทางของหลอดเลือดอาจไม่ได้สร้างปัญหาเท่ารอยตีบปานกลางของส่วนต้นของหลอดเลือดใหญ่ที่รับผิดชอบพื้นที่กล้ามเนื้อหัวใจในบริเวณที่มากกว่าหรือการที่มีรอยตีบมากกว่า 1 จุดในหลอดเลือดเดียวกันนั้น การขยายหลอดเลือดก็อาจไม่ได้จำเป็นสำหรับทุกจุด การศึกษาความดันหรืออัตราการไหลของเลือด (Functional Assessment / Flow Study) โดยวัดอัตราการไหลของเลือดในรอยตีบจุดต่างๆช่วยเพิ่มความมั่นใจทั้งในการตัดสินใจขยายหลอดเลือดว่ามีความจำเป็นได้ประโยชน์เหนือกว่าความเสี่ยงและหลีกเลี่ยงการขยายหลอดเลือดในบริเวณที่อาจจะยังไม่จำเป็น
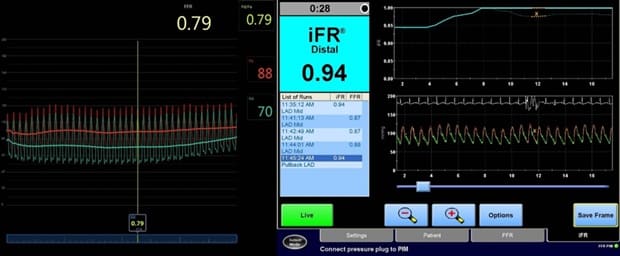
ภาพ Fractional Flow Reserve (FFR) และ instantaneous wave Free Ratio (iFR)
โรคหลอดเลือดหัวใจตีบอาจดูเหมือนวินิจฉัยได้ไม่ยาก จากการเข้าอุโมงค์ เอกซเรย์คอมพิวเตอร์ หรือฉีดสีสวนหัวใจ แต่การตัดสินใจรักษาขยายหลอดเลือดหัวใจในผู้ป่วยแต่ละคน แต่ละหลอดเลือด และแต่ละรอยโรคจำเป็นต้องพิจารณาหลายปัจจัย ทั้งในแง่ของอาการป่วยและความผิดปกติที่ตรวจพบ เสมือนการวัดตัวตัดเสื้อตามขนาดของบุคคลนั้น ๆ (Tailored Approach) ในปัจจุบันมีการตรวจที่ละเอียดมากขึ้นซึ่งมีข้อมูลทางวิทยาศาสตร์ที่เป็นที่ยอมรับในมาตรฐานสากลช่วยในการตัดสินใจอย่างชัดเจนยิ่งขึ้นในการตัดสินใจขยายหลอดเลือดรวมถึงการใช้อุปกรณ์และช่วยลดการขยายหลอดเลือดใส่ขดลวดค้ำยันโดยไม่จำเป็น
ทำไมถึงเลือกรักษาหลอดเลือดหัวใจตีบที่โรงพยาบาลหัวใจกรุงเทพ
- โรงพยาบาลเอกชนเฉพาะทางด้านโรคหัวใจแห่งแรกในประเทศไทย
- ทีมแพทย์หัวใจที่มีประสบการณ์สูงในการรักษา
- เทคโนโลยี อุปกรณ์ และห้องผ่าตัดที่ทันสมัย
- ประเมินวางแผนและออกแบบการรักษาโรคหัวใจเฉพาะบุคคลโดยทีมแพทย์หัวใจ
- มีมาตรฐานและผลลัพธ์การรักษาที่ได้รับการยอมรับในระดับสากล
โรงพยาบาลที่ชำนาญการรักษาหลอดเลือดหัวใจตีบ
โรงพยาบาลหัวใจกรุงเทพมีทีมแพทย์เฉพาะทางหัวใจที่มีความชำนาญในการรักษาโรคหลอดเลือดหัวใจตีบทุกมิติ ด้วยความชำนาญและประสบการณ์ของทีมแพทย์ พร้อมเทคโนโลยีทางการแพทย์ที่ทันสมัย พร้อมดูแลทุกปัญหาหัวใจในทุกเจเนอเรชันด้วยความใส่ใจ เพื่อให้กลับมามีคุณภาพชีวิตที่ดีอีกครั้ง
Tailored Heart Treatment = ใส่ใจเฉพาะคุณ
ไม่รักษาเหมือนกันทุกคน แต่รักษาอย่างเหมาะสมกับ “หัวใจของคุณ”
แพทย์ที่ชำนาญการรักษาหลอดเลือดหัวใจตีบ
นพ.วีระ ลุวีระ อายุรแพทย์โรคหัวใจ ผู้ชำนาญการรักษาหลอดเลือดหัวใจตีบผ่านสายสวน โรงพยาบาลหัวใจกรุงเทพ
สามารถคลิกที่นี่เพื่อทำนัดหมายได้ด้วยตนเอง










