腎臓は、体内の老廃物を排出し、体内の水分とミネラルのバランスを保つ重要な役割を持っています。現在、タイの人々の間で腎疾患、特に慢性腎疾患の発症率が増加しており、その大部分は糖尿病や高血圧が原因です。したがって、腎臓の健康を守り、機能低下を避けるためには、健康管理を怠ってはならないのです。
腎臓について知ろう
人体には2つの腎臓があり、形状は豆のような形をしています。水分、ミネラル、化学物質、不要な老廃物をろ過し、尿として排出します腎臓の機能
- 老廃物の排出
- 体に有益な物質の吸収と保存
- 体内の水分バランスの維持、余分な水分の排出と脱水時の水分吸収
- 体内のミネラル、酸、アルカリのバランスの維持
- 血圧の制御、腎疾患は高血圧の原因となることがある
- ホルモンの生成と活性調節、以下が含まれる
- 赤血球生成に関与するホルモン(エリスロポエチン)
- 血圧調節に関連するホルモン(レニン-アンジオテンシン-アルドステロン系)
- カルシウムバランスを維持するホルモン(ビタミンDと副甲状腺ホルモン)
腎疾患のリスクファクター
- 糖尿病 糖尿病患者の3人に1人は腎疾患を併発し、尿中にタンパクが見られたり、腎機能が低下することがある
- 高血圧 成人の5人に1人が高血圧を抱えており、多くの人がそれに気づかない。腎臓には血管が多く存在し、高血圧は腎機能にも影響を与える。
- 肥満、過体重
- 心血管疾患や脳疾患
- 60歳以上の高齢者は、腎機能が低下する
- 腎疾患の家族歴があり、遺伝によって伝わる可能性がある場合、例えば腎臓に水腫ができる場合
- 他の腎疾患を持つ患者、例えば全身性エリテマトーデス(SLE)、血管炎、または他の結合組織疾患
- 腎臓に有害な薬や毒素の使用歴がある患者
腎疾患の種類
腎疾患は2つのタイプに分けられる 以下の通りです- 急性腎障害 (Acute Kidney Injury, AKI)
急速に腎機能が低下し、短期間で異常値が出る状態。数時間から数日で老廃物の排出や、体内の水分、ミネラル、酸・塩基バランスの維持が困難になる。しかし、早期治療で改善が見込まれる。 - 慢性腎臓病 (Chronic Kidney Disease, CKD)
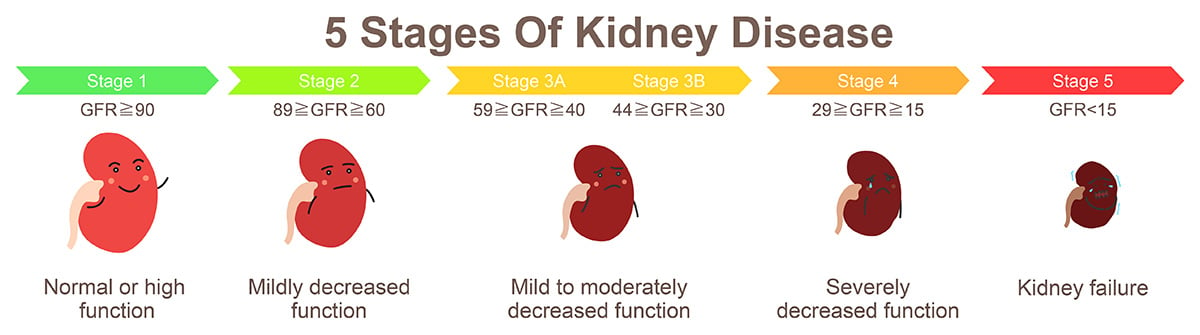
腎機能が徐々に衰え、腎臓の組織が徐々に損傷していく状態で、3ヶ月以上持続する。慢性腎臓病は5段階に分類され、腎機能(推定糸球体濾過率、eGFR)に基づいて判定される。これは1分間に腎臓の濾過器を通過する血液量(ml/分/1.73㎡)を意味する。- 慢性腎臓病の第1段階 eGFRが90ml/分/1.73㎡以上
- 慢性腎臓病の第2段階 eGFRが60–89ml/分/1.73㎡
- 慢性腎臓病の第3段階 eGFRが30–59ml/分/1.73㎡
- 慢性腎臓病の第4段階 eGFRが15–29ml/分/1.73㎡
- 慢性腎臓病の第5段階 eGFRが15ml/分/1.73㎡未満
腎疾患の原因
- 腎への血流が減少する疾患 例えば、大量出血、腎への血流が阻害される状態
- 腎臓自体の異常 例えば
- 感染による炎症
- 感染以外の原因による炎症
- 腎臓に有害な毒素や薬剤、例えば毒素や薬物
- 腎臓内の血管炎
- 尿路系の異常による腎疾患 例えば、尿管の異常、結石、膀胱の腫瘍など
腎疾患の兆候
- 老廃物の蓄積による症状、例えば、倦怠感、食欲不振、吐き気、嘔吐、皮膚のかゆみ
- 尿の量が減るか、異常に多くなるなど、尿の排出機能に異常が起こる
- 尿の異常、例えば、色の変化、血尿、泡立ちや結石の排出
- 目の腫れ、足のむくみ、これは、体内の水分停滞や血中蛋白質の減少によるものかもしれない
- 容易に疲れる、これは過剰な体内水分によるもの
- 高血圧
- 筋肉のけいれん、これは低カルシウム血症、貧血など複数の原因による可能性がある
腎疾患の検査
腎疾患の検査では、原因を特定し重症度を評価する目的で行われます。- 血液検査 各種老廃物の血中濃度、血中バランス(酸・塩基)、腎機能(eGFRなど)を検査
- 尿検査 尿分析(Urinalysis)、尿中タンパク量(Urine Microalbumin to Creatinine Ratio)を測定
- 画像検査 X線、超音波(Ultrasound)、CTスキャン、MRIスキャンなど
- 腎生検(Kidney Biopsy)
- 特殊検査 特定の疾患に対する検査 (Special Tests)
腎疾患の治療
腎疾患がない場合でも、定期的な健康診断と腎機能のチェックを行い、腎疾患から身を守ることが大切です。しかし、腎疾患と診断された場合、腎臓の治療は以下のように行います。1) 原因に応じた治療 医師が治療可能と判断した場合、腎機能に応じた治療法を選択します。
2) 腎機能の低下を遅らせる 以下の通り:
- 血圧のコントロール 医師は血圧を適切なレベルに保つために薬を調整します。適切な血圧は個人によって異なります。
- 血糖値のコントロール (血糖値<120 mg/dLまたは平均HbA1c <7%)
- 食事の厳格なコントロール、特にタンパク質の制限、腎機能の低下レベルに応じて制限が必要。腎疾患患者用の食事は2つのグループに分けられます。例えば
- 透析や腹膜透析をしていない慢性腎疾患患者 医師は通常、体に必要な量のタンパク質を摂取するようにし、過剰摂取を避けるように勧める。血中の老廃物が高い場合、タンパク質制限と共に腎疾患患者用のタンパク質サプリメントの摂取が勧められることがあります。
- 透析や腹膜透析を受けている患者 このグループは通常より多くのタンパク質が必要です。透析や腹膜透析では、タンパク質が大量に失われるためです。
- 腎疾患患者の食事の基本は、病気の段階に応じてタンパク質を制限し、腎機能の低下を遅らせることです。カリウム含有量が高い野菜や果物は避けるようにし、血中カルシウム含有量の調整が必要な場合があります。医師や栄養士から適切な食事指導を受けることが重要です。
- 塩分の摂取量を制限し、例えば、調味料やスパイシーなものは塩分が多く含まれているため避ける。低塩製品を選ぶ際は、代わりに使用されている主な成分がカリウムであることを理解し、腎疾患患者には適さないことに注意する必要があります。
- 喫煙をやめることは非常に重要です。喫煙は心臓疾患、腎疾患のリスクを高め、死亡率を上昇させます。
- 不要な薬の使用を避ける、例えば、痛み止め、鎮痙剤、未認証のハーブ薬など
- 体内水分の状態に応じて、適切な水分摂取量を評価する
- 定期的に医師の診察を受ける
- 腹膜


.jpeg)