大動脈 (Aorta) は、体内で最も大きな動脈です。心臓から出て胸部から腹部まで伸び、いくつかの重要な臓器に血液を供給する血管の枝を形成します。ある病気や状態によって、大動脈の壁が弱くなり、正常より大きく拡張することがあります (動脈瘤)。動脈瘤がある程度大きくなると破裂し、大量の出血を引き起こし、短時間で死に至る可能性があります。この状態は大動脈のどのレベルにも発生する可能性がありますが、腹部の大動脈で、特に腎臓への血管の下にある箇所で最も頻繁に見られます (Infrarenal Abdominal Aortic Aneurysm)
大動脈の正常状態
病気の原因
通常、健康な大動脈の壁は高い伸縮性を持ち、血圧の変化に応じて拡張・収縮します。しかし、長期間の高血圧やアテローム性動脈硬化症などの問題を抱える患者では、大動脈の壁が弱くなり、動脈の膨張を引き起こすことがあります。この状態は主に高齢男性に多く見られ、50歳以上の男性の約2 – 5%、65歳以上の男性の5 – 10%に見られることがあります。また、冠動脈病や末梢血管疾患を持つ人々にも多く見られることがあります。さらに、家族に血管瘤の病歴がある場合や喫煙歴がある場合も、重要なリスク要因とされています。
要約すると、この病気は65 – 75歳の喫煙歴があり、血圧が高く、家族に血管瘤の病歴がある高齢男性に多く見られます。
症状
この病気の患者の多くは無症状で、偶然の超音波検査やX線で発見されることが多いです。しかし、ある患者では、膨張した血管部位の痛み、胸痛、または背中の痛みなどの症状が現れることがあります。これらの痛みは断続的または持続的であることがあります。また、動脈が破裂した場合、患者は大量の出血とともに痛みを感じることが多く、そのほとんどが数分または数時間で命を落とします。
また、大動脈の膨張は、血液の流れが乱れることで血管壁に血栓が形成される可能性があります。壁に形成された血栓が剥がれると、大動脈の枝を塞ぐ可能性がありますし、血管の膨張が隣接する臓器を圧迫することもあります。
診断
先述のように、大動脈瘤の患者は多くの場合無症状で、年次健診や他の病気のスクリーニングの際に偶然発見されます。現在、アメリカやカナダの血管学会は、高リスク患者に対し、腹部超音波検査による腹部大動脈瘤のスクリーニングを推奨しています。
- 65 – 75歳で喫煙歴のある者 *
- 60歳以上で近親者に大動脈瘤患者がいる者 **
また、胸部大動脈瘤の近親者がいる患者には、コンピュータ断層撮影 (CT) によるスクリーニングを推奨します。高速度CTスキャンの 256スライスCTスキャン の検査は、約0.27秒で行われ、より詳細な結果を得ることができます。
治療
患者に症状がない場合、大動脈瘤の治療は動脈の破裂リスクに依存します。動脈が大きいほど破裂のリスクが高くなるため、大きな瘤がある患者や早く拡張している患者への手術が推奨されます。患者に腹痛、胸の痛み、または瘤の圧迫による症状がある場合も手術の適応となることがあります。
動脈が手術の必要がないほど大きくない場合、監視と血圧降下薬の投与を推奨します。また、冠動脈病のリスクがある患者は運動、禁煙、食事の改善が推奨され、高脂血症が発見された場合は脂質降下薬の投与も考慮されます。
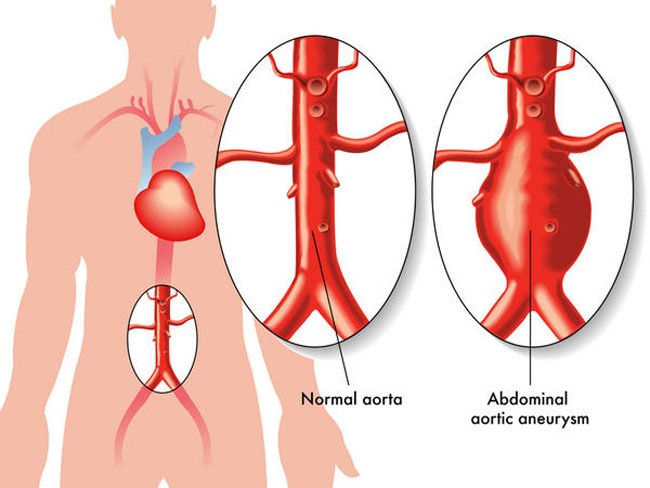
現在、大動脈瘤の手術には、開腹手術とステントグラフト血管内治療 (Endovascular Aneurysmal Repair) の2つの方法があります。後者は、切開サイズが小さく、入院中の死亡率が低いという利点があり、急速に重要性を増しています。この方法は長期の治療効果も開腹手術に匹敵します。
「緊急状態で行われる動脈瘤の治療 (破裂、裂け、解離) は、90% もの合併症リスクを伴い得ますが、症状が出る前の治療では95% の成功率が見込まれる。」
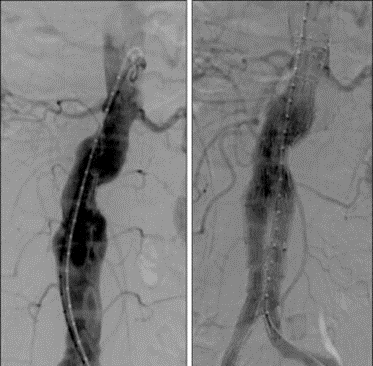
内側からのステントグラフト治療
心臓手術の技術は止まることを知らず、特に大動脈瘤の開腹手術およびステントグラフト治療は、患者により小さな切開をもたらします。
参考文献:
* U.S. Preventive Services Task Force (2005). 腹部大動脈瘤スクリーニング: 推奨声明 (AHRQ Publication No. 05–0569-A). Rockville, MD: Agency for Healthcare Research and Quality. Also available online: http://www.ahrq.gov/clinic/uspstf/uspsaneu.htm
** Hirsch AT, et al. (2006). ACC/AHA 2005 末梢動脈疾患患者管理ガイドライン (下肢、腎動脈、内腸間膜、腹部大動脈): American Association for Vascular Surgery/Society for Vascular Surgery, Society for Cardiovascular Angiography and Interventions, Society for Vascular Medicine and Biology, Society of Interventional Radiology, and the ACC/AHA Task Force on Practice Guidelines (Peripheral Arterial Disease Management Guidelines) の共同報告: American Association of Cardiovascular and Pulmonary Rehabilitation 承認; National Heart, Lung, and Blood Institute; Society for Vascular Nursing; TransAtlantic Inter-Society Consensus; および Vascular Disease Foundation. Circulation, 113(11): e463–e654.







